今日はアドレノメデュリンについてお話ししたいと思います。
アドレノメデュリンは新たな炎症性腸疾患の治療薬として期待されている薬です。
筆者は今回、アドレノメデュリンのことを初めて学びました。
データを見る限りは、難治性UCにかなり効果が期待できるのではないでしょうか。
アドレノメデュリンとは
アドレノメデュリンは、1993年に宮崎大学から、強力な降圧作用をもつ52個のアミノ酸からなるペプチド、として報告されました(Kitamura K, Kangawa K, Kawamoto M, et al., Biochem Biophys Res Commun. 1993; 192: 553-60.)。
基礎研究
炎症性腸疾患(IBD)の齧歯類モデルを用いた研究では、アドレノメデュリンが腸の炎症を有意に改善することが示されています(Ashizuka S, Ishikawa N, Kato J, et al., Peptides. 2005; 26: 2610-5; Gonzalez-Rey E, Fernandez-Martin A, Chorny A, et al., Gut. 2006; 55: 824-32.)。
大腸炎マウスモデルを用いた研究では、アドレノメデュリンが腸管局所での炎症性サイトカイン(TNF-α、IL-1β、IL-6)の産生を有意に減少させることが示されています(Talero E, Sánchez-Fidalgo S, de la Lastra CA, et al., Peptides. 2008; 29: 2001-12.)。
初めての臨床応用(潰瘍性大腸炎)
宮崎大学から難治性の潰瘍性大腸炎(UC)にアドレノメデュリン療法が奏功した最初の症例が報告されました(Ashizuka S, Kita T, Inatsu H, et al., Inflammatory Bowel Diseases. 2013; 19: E26–E27.)。
難治性UCの68歳女性、疾患活動性指数(Disease Activity Index: DAI)は7でした。
アドレノメデュリン(1.5pmol/kg/min)の1日8時間投与を12日間継続しました。
投与開始から2週間後にはDAIスコアは2に低下し、3ヶ月後には結腸病変が全て治癒しDAIは0に達しました。
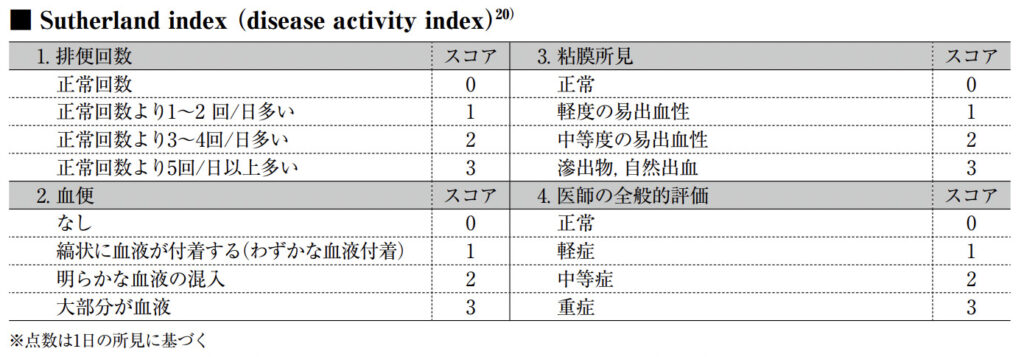
疾患活動性指数(Disease Activity Index: DAI)とは
Sutherland IndexはUCにおける疾患活動性指数です(Sutherland LR, Martin F, Greer S, et al., Gastroenterology. 1987; 92: 1894-8.)。
UC-DAI(Disease Activity Index for Ulcerative Colitis)とも言われます。
内視鏡での粘膜所見を含むのが特徴で、合計12点が最も活動性が高く重症です。
試験的な臨床研究(潰瘍性大腸炎)
宮崎大学から難治性UCにおけるアドレノメデュリン療法の症例集積が報告されました(Ashizuka S, Inatsu H, Kita T, et al., Dig Dis Sci. 2016; 61: 872-80.)。
研究デザイン:2010年7月から2013年6月の間に宮崎大学で行われた前向き非ランダム化試験
患者:20歳以上の難治性UC患者さん7名
目的:難治性UC患者さんにおける、アドレノメデュリン静脈内投与の有効性と安全性とを確認するため
介入:ヒトアドレノメデュリンを1.5pmol/kg/min(9ng/kg/min)の速度で1日8時間の静脈内投与を14日間継続
対照:なし
帰結:アドレノメデュリン開始前、開始後2週間、および開始後12週間で、疾患活動性指数(DAI)を評価(内視鏡検査を含む)
結果
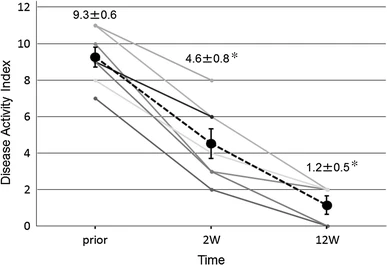
有効性 1. 疾患活動性指数(DAI)の変化
アドレノメデュリン開始後、すべての患者でDAIが改善されました。
投与開始後2週間以内に、6人(85.7%)の患者さんでDAIの著名な低下(≥3ポイントおよび≥30%)がみられました。
1人の患者さんでは、DAIの緩やかな低下がみられました。
全体での平均DAIは、投与前の9.3±0.6から、投与開始後2週間で4.6±0.8(*p<0.001)、投与開始後12週間で1.2±0.5と有意に改善しました(*p<0.001)。
Creative Commons Attribution-NonCommercial 4.0 International License (http://creativecommons.org/licenses/by-nc/4.0/)
有効性 2. 内視鏡所見の変化
アドレノメデュリンの開始直前、2週間後、12週間後に内視鏡で評価されました。
アドレノメデュリン療法開始から2週間後の内視鏡検査では、全ての患者さんで炎症所見の改善を示しました。
12週間後には、潰瘍は消失し、瘢痕のみが残りました。
安全性
アドレノメデュリン投与により、血圧と心拍数に軽度の影響がありましたが、重篤な影響はありませんでした。
小括
クローン病での症例報告
宮崎大学から、クローン病(CD)患者さんにおけるアドレノメデュリン療法の、症例報告がされています(Ashizuka S, Kuroishi N, Nakashima K, et al., Intern Med. 2019; 58: 1573–1576.)。
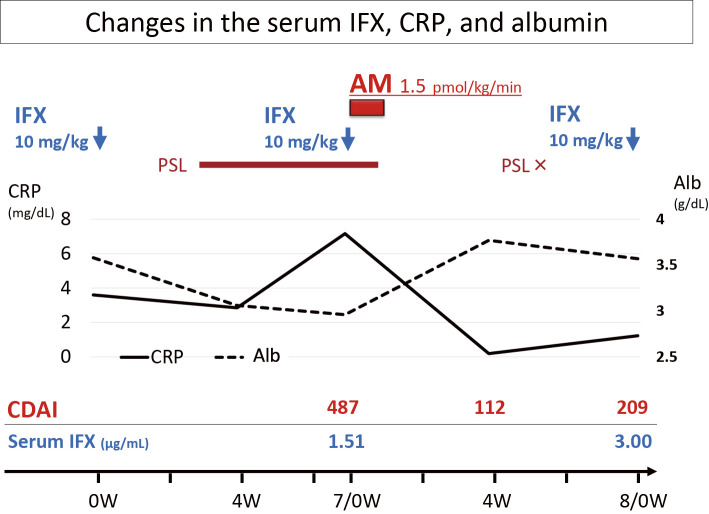
難治性CDの35歳の男性、ステロイドとインフリキシマブ倍量投与(10mg/kg)とで寛解維持されていました。
その後、インフリキシマブに対する反応性の喪失がみられました(CDAI 487、血清IFX濃度 1.51μg/ml)。
症状は再発し、内視鏡検査では結腸に広範囲の活動性潰瘍を認めていました。
CDAI(Crohnʼs disease activity index)とは
クローン病の活動性指標です。
詳しくは、以前の記事をご参照ください。
クローン病患者さんなら「クローン病って外見からはわからない」と言われて困った経験がありませんか?クローン病らしく、しんどい時は自分から「しんどいアピールしたほうがいい」とは言っても、、、自分がどれくらいしんどいのかって自分で把握できますか[…]
アドレノメデュリン投与の効果
インフリキシマブ療法(10mg/kg)に加えて、アドレノメデュリン療法が開始されました。
アドレノメデュリン(1.5pmol/kg/min)の1日8時間投与を、7日間継続しました。
数日後、症状は寛解しました(投与開始から4週間後にCDAI 112)。
投与開始から2週目と7週目の内視鏡検査では、ステロイド療法なしで有意な粘膜寛解がみられました。
Creative Commons Attribution-NonCommercial 4.0 International License (http://creativecommons.org/licenses/by-nc/4.0/)
小括
新薬誕生に向けて
第1相臨床試験
宮崎大学にて第1相臨床試験が終了し、その結果が報告されています(Kita T, Kaji Y, Kitamura K. Drug Des Devel Ther. 2020; 14: 1-11.)
第1相臨床試験では、健康な成人男性を対象として行われ、アドレノメデュリンの薬力学的特性と安全性とが評価されました。
アドレノメデュリンの血中濃度は容量依存的に増加することが確認され、重篤な有害事象は報告されませんでした。
第2相臨床試験
炎症性腸疾患(IBD)に対して
「生物学的製剤抵抗性クローン病を対象とした多施設共同二重盲検アドレノメデュリンphase II医師主導治験」は2019年11月に試験が終了しています(参照:臨床試験情報, JapicCTI-183947)。
「難治性潰瘍性大腸炎を対象としたアドレノメデュリン製剤による医師主導治験Phase 2」が進行中です(参照:臨床試験情報, JapicCTI-205255)。
新型コロナウイルス(COVID-19)感染症にも
ちなみにこのアドレノメデュリンですが、COVID-19による肺炎重症化予防にも効果が期待されているようです。
「アドレノメデュリンを用いたCOVID-19による機械換気を要する肺炎の重症化予防ー医師主導治験Phase Ⅱ」が進行中です(参照:臨床研究実施計画・研究概要公開システム)。
小括
まとめ
いかがでしたでしょうか。
CDおよびUCの新たな治療としてアドレノメデュリン療法の臨床治験が進められています。
現時点では、アドレノメデュリン療法は1日8時間の点滴を数日間要するようですから、例えば働きながらこの治療を受けるのは少し困難な気もします。
新たな報告があればまた記事にしたいと思います。
ではまた。